- Tumore della prostata
- Tumore della vescica
- Tumore del rene
- Tumori del testicolo
- Ipertrofia della prostata
- Prostatite
- Calcolosi urinaria
- Vescica neurologica
- Ematuria
- Disturbi minzionali
- Sindrome del Giunto Pielo-Ureterale
- Reflusso vescico-ureterale
- Infezioni delle Vie Urinarie
- Idronefosi
- Disfunzioni Sessuali Maschili
 Condilomatosi Genitale
Condilomatosi Genitale
Condilomatosi genitale
Nel 2000 i costi per la gestione dell’infezione da HPV nella popolazione americana di età
compresa tra i 15 e i 24 anni è stato di 2,9 bilioni di dollari. Negli USA 6,2 milioni di nuove
infezioni ogni anno negli individui tra i 14 e 44 anni è la più frequentemente malattia
sessualmente trasmessa (STD).
La condiloma tosi genitale ha una prevalenza nell’uomo sessualmente attivo del 20% con
spiccato tropismo per epitelio cute o mucose.
ASPETTI GENETICI
Si conoscono 150 differenti tipi genetici. E’ stata proposta una classificazione in basso ed
alto rischio in base al grado di malignità della lesione istologica provocata.
E’ stato dimostrasto che 30 genotipi possono provocare lesioni del tratto ano genitale:
Basso rischio
Genotipi 1, 2, 3, 4: associati a tipiche lesioni piane della cute
Genotipi 5, 8: causa di epidermodisplasia verruciforme, patologia rara della cute (nel 40% dei casi evolve in cancro)
Genotipi 6, 11: 90% dei casi di condilomi del tratto ano-genitale (condilomi ano-genitali benigni, papillomi delle vie aeree superiori, della congiuntiva, canale uditivo)
Alto rischio
Genotipi 16, 18 e altri: 70% circa delle neoplasie HPV correlate (in prossimità o a livello delle giunzioni squamo-colonnari di cervice, pene, ano, tratto aero-digestivo)
genotipi 31, 33, 45, 51, 52, 56, 58, e 59 capaci di integrare il loro materiale genetico nel DNA ospite inducendo la trasformazione maligna
modalità di contagio
contatto con la cute della regione ano-genitale
Ruolo del virus (genotipo virale)
Ruolo dell’ospite
immunocompetenza: down-modulation dell’attività del virus (risposta cellulo-mediata - meccanismo non ben noto)
immunosoppressione: di breve o lunga durata (HIV) può causare una riattivazione di un’infezione latente
promiscuità sessuale
Manifestazioni cliniche
Nessuna
portatore sano (15% dei pazienti infetti)
Cute: verruche
Mucosa orale: condilomi, neoplasie
Mucosa anogenitale
condilomi
papulomatosi bowenoide (Bowen’ disease?)
neoplasie
condilomi
HPV 6 – 11
Lesione papillare verrucosa
Sede: pene, glande, prepuzio (rare uretra, meato esterno)
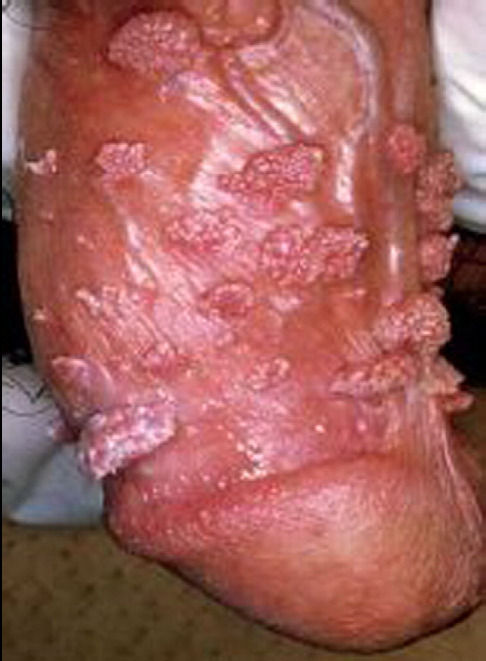
Terapia
Asportazione + DTC
podofillina e podofillotossina
antimitotici locali= necrosi tissutale
imiquimod
effetto citolitico e linfoproliferativo
BCA/TCA
sostanza acida corrosiva per le membrane cellulari
Crioterapia
interferone intralesionale
produzione di citochine infiammatorie
Condilomi anali
Sede: regione perianale
Stesso DNA virale delle lesioni genitali: epitelio anale è suscettibile agli stessi genotipi virali
Aspetto: papule o noduli di colore rosa-marone talvolta convergenti intorno all’ano
Colpisce Uomini e donne: in assenza di rapporti anali probabile interazione con secrezioni
vulvo-vaginali
Frequenti in omosessuali, spesso immunodepressi (HIV, epatopatici, malattie immunologiche)
Trattamento: come nelle lesioni genitali
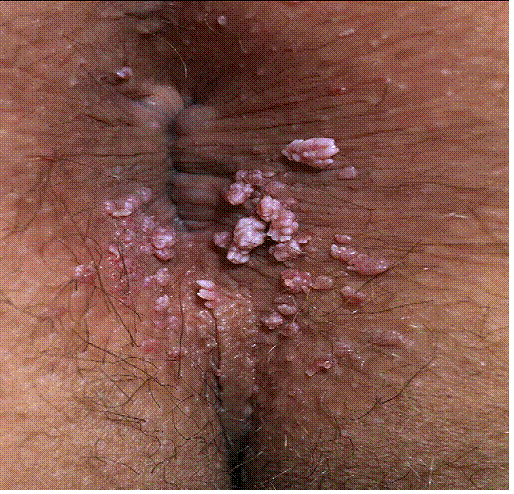
Condilomi cavo orale
STD acquisita tramite rapporti orali
auto-infezione?
noduli rosa o bianchi, peduncolati o sessili
HPV tipo 6 o 11 presente nel 75-85% dei casi
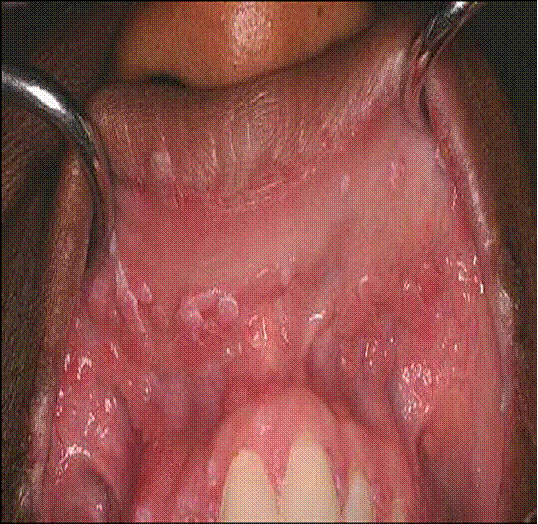
Diagnosi della condilomatosi genitale
Clinica: lesioni rilevabili
Molecolare:
Southern Blot Hybridization: isolamento di HPV DNA da campioni bioptici e isolamento del genoma virale: procedimento laborioso e lungo
PCR (polymerase chain reaction) tecnica estremamente sensibile capace di amplificare sequenze di DNA – RNA del genoma virale tramite un processo ciclico
Campioni biologici su cui è possibile eseguire il test:
Prelievo ematico in EDTA
Scraping lesioni genitali
Tamponi vaginali
Tamponi cervicali
Biopsie
Vetrini istologici in paraffina (studi retrospettivi)
Urine (5ml)
Liquido seminale (1ml)
CONCLUSIONI
HPV fenomeno di elevato impatto sanitario e sociale
Importanza della identificazione del portatore
Importanza della prevenzione


